
Allergien gegen pflanzliche Nahrungsmittel
Es wurden bereits verschiedene Allergiesyndrome beschrieben, die durch pflanzliche Nahrungsmittel verursacht werden. Beispiele für solche Syndrome sind: Ambrosie-Banane-Melone-, Birke-Obst-Gemüse-, Birke-Beifuß-Haselnuss-, Latex-Banane-, Beifuß-Sellerie-Gewürz-Syndrom usw.
Neue Erkenntnisse über unterschiedliche Sensibilisierungsprofile in verschiedenen geografischen Gebieten sowie über kreuzreagierende Allergenkomponenten (Panallergene) in Pollen und pflanzlichen Nahrungsmitteln deuten darauf hin, dass die Syndrome stark variieren und einander überlappen.
Beim Testen auf IgE-Antikörper gegen Allergene verschiedener pflanzlicher Nahrungsmittel oder Pollen wird deutlich, dass das Auftreten einer „Polysensibilisierung“ häufig auf wenige definierte kreuzreagierende Allergenkomponenten (Panallergene) zurückzuführen ist – und nicht auf viele verschiedene Pollenarten und Nahrungsmittel.
In dieser Broschüre werden die verschiedenen Allergien gegen pflanzliche Nahrungsmittel nach den symptomauslösenden Allergenkomponenten in folgende Gruppen eingeteilt:
• PR-10 Proteine (Bet v 1-Homologe)
• nicht-spezifische Lipid-Transfer-Proteine (nsLTPs)
• Profiline
• Speicherproteine
• kreuzreagierende Kohlenhydrat-Determinanten (CCDs)
Diese Liste ist sicherlich nicht vollständig, sie repräsentiert jedoch die derzeit bekanntesten und am besten erforschten allergieauslösenden Pflanzenproteinfamilien. Die Anzahl der klinisch aussagekräftigen Panallergene wird mit zunehmendem Wissen auf diesem komplexen Gebiet steigen. Die hier vorgeschlagene Art der Klassifikation scheint auch die aktuelle Meinung wiederzugeben, wie sie aus jüngsten Publikationen hervorgeht. Ferner bietet sie sicher einen pädagogisch sinnvollen Ausgangspunkt, der in der klinischen Praxis der Auswertung und dem Verständnis dient und die Vorhersage von Nahrungsmittelkreuzreaktivität und möglicher klinischer Ausprägung erlaubt.
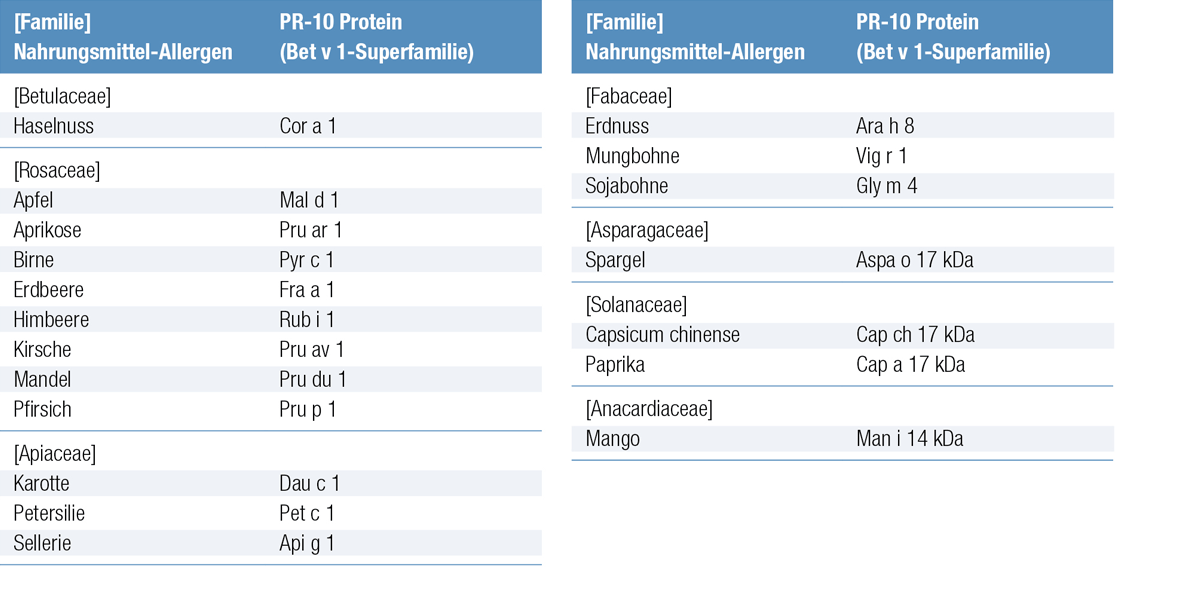
PR-10-assoziierte Allergie gegen pflanzliche Nahrungsmittel
Sensibilisierendes Pflanzenallergen
Das Hauptallergen Bet v 1 aus Birkenpollen (Betula verrucosa) gehört zu einer Gruppe von Pflanzenproteinen mit dem Namen „Pathogeneseassoziierte Proteinfamilie Nummer 10“ (Pathogenesis-related protein family number 10: PR-10). Homologe Proteine zu Bet v 1 sind im Pflanzenreich weitverbreitet. Diese Allergentypen, die unter zahlreichen Arten vorkommen, werden als „Panallergene“beschrieben. Die bei Birkenpollen-Allergikern beobachteten Reaktionen auf Nahrungsmittel erklären sich primär durch IgE-Antikörper gegen Bet v 1, die durch Birkenpollen induziert werden und mit Bet v 1-homologen Proteinen in verschiedenen pflanzlichen Nahrungsmitteln kreuzreagieren.
Bet v 1-Homologe befinden sich vorwiegend im Fruchtfleisch, während nsLTP in der Schale und Speicherproteine in Kernen, Samen (der Frucht) und Nüssen vorkommen.
In den birkenreichen Gebieten von Nord- und Mitteleuropa sind nahezu alle Birkenpollen-Allergiker gegen Bet v 1 sensibilisiert und die meisten von ihnen weisen IgE-Antikörper gegen Bet v 1 als einzige Spezifität auf. In Südeuropa, wo Birken selten oder gar nicht vorkommen, entspricht ein positiver Test gegen Birkenpollen häufig einer Sensibilisierung gegen Bet v 1-Homologe in anderen, mit der Birke eng verwandten Bäumen (z. B. Erle, Hasel, Hainbuche, Buche und Kastanie) oder einer Sensibilisierung gegen andere Pollen-Allergene wie Profiline (Bet v 2-Homologe) in Gräsern und Kräutern (z. B. Beifuß und Parietaria).
Klinische Überlegungen
Orales Allergiesyndrom (OAS )
Untersuchungen haben ergeben, dass bei 50 bis 90 % der Birkenpollen-Allergiker eine Pollen-assoziierte Nahrungsmittel-Allergie vorliegt. Die Bet v 1-assoziierte Nahrungsmittel-Allergie steht in engem Zusammenhang mit dem OAS durch Haselnuss und verschiedene pflanzliche Nahrungsmittel der Familie Rosaceae, wie Apfel, Pfirsich und Kirsche. Die klinische Sensitivität kann sich auf andere pflanzliche Nahrungsmittel ausdehnen, dabei treten jedoch immer zusätzlich klinische Reaktionen gegen Haselnuss und Rosaceae-Früchte auf. Weitere klinisch bedeutende Nahrungsmittel-Allergien, die häufig mit Bet v 1 zusammenhängen, sind Reaktionen auf Nahrungsmittel aus der Familie der Apiaceae (z. B. Sellerie und Karotte) und/oder aus der Familie der Fabaceae (z. B. Erdnuss und Sojabohne). Das Risiko, klinische Symptome wie OAS zu entwickeln, ist von der Konzentration der IgE-Antikörper gegen Bet v 1 abhängig. Patienten, die gegen Birkenpollen sensibilisiert sind, bei denen aber kein OAS auftritt, besitzen häufig geringe Konzentrationen von IgE-Antikörpern gegen Birke.
Die Bet v 1-homologen Proteine der Familie Rosaceae sind äußerst empfindlich gegenüber Hitze und Proteasen. Daher werden allergische Reaktionen gegen Rosaceae-Früchte bei Nahrungsmittel-Allergie gegen Bet v 1-Homologe hauptsächlich durch frische Früchte ausgelöst und bleiben primär auf den Mund beschränkt (OAS), weil Bet v 1 im Magen zerstört wird. In deutlichem Gegensatz dazu stehen Reaktionen auf Rosaceae-Früchte, die durch IgE-Antikörper gegen nsLTP hervorgerufen werden: Hier treten häufig schwerere und in manchen Fällen lebensbedrohliche Symptome auf. Allerdings kann auch ein OAS durch nsLTP verursacht werden, und allergische Reaktionen auf Bet v 1-homologe Nahrungsmittel können gelegentlich schwerer ausfallen.
Patienten mit einer Allergie gegen Bet v 1-homologe Nahrungsmittel entwickeln weder beim Trinken von verarbeitetem Fruchtsaft noch beim Essen erhitzter Früchte Symptome. Dies stellt ebenfalls einen Gegensatz zu den schweren Reaktionen auf Rosaceae-Früchte dar, die auf einer nsLTP-Nahrungsmittel-Allergie beruhen. Da zwar die nsLTP, nicht aber die Bet v 1-Homologen primär auf die Schale von Äpfeln oder den Flaum und die Schale von Pfirsichen konzentriert sind, mildert das Schälen der Früchte bei einer Bet v 1-assoziierten Nahrungsmittel-Allergie nicht die Symptome des OAS.
Systemische Reaktionen
Die Bet v 1-homologen Proteine aus Haselnuss, Sellerie und Erdnuss/Sojabohne zeigten sich bei einigen Studien hitzeresistenter als die Proteine aus Früchten der Familie Rosaceae. Dies könnte erklären, warum die erstgenannten bei Bet v 1-assoziierter Nahrungsmittel-Allergie manchmal schwerere systemische Reaktionen auslösen. In den letzten Jahren wurde dies anhand einiger Produkte auf Sojabasis eindeutig belegt. Allergische Reaktionen gegen Sellerie/Karotte (Apiaceae) und Soja/Erdnuss (Fabaceae) sind auch mit höheren Konzentrationen von IgE-Antikörpern gegen Bet v 1 verbunden.
Unterschiede in der Auslösung allergischer Reaktionen vom Soforttyp und Spättyp
Die meisten pflanzlichen Allergendeterminanten, die im Zusammenhang mit IgE-vermittelter Nahrungsmittel-Allergie beschrieben werden, sind auf dem nativen Allergenmolekül exponiert. Kürzlich wurde gezeigt, dass Birkenpollen-verwandte Nahrungsmittel in frischer Form zwei Tage nach Allergenexposition zur Verschlechterung einer atopischen Dermatitis führen können. Ferner wird durch eine Hitzebehandlung von Bet v 1-verwandten Nahrungsmittel-Allergenen deren Fähigkeit zerstört, Symptome vom Soforttyp auszulösen (z. B. OAS). Das denaturierte Allergen kann aber Lymphozyten stimulieren, die für späte klinische Reaktionen verantwortlich sind. Dies wurde bei einigen Patienten mit atopischer Dermatitis nachgewiesen und ist möglicherweise auch für andere Krankheitsbilder relevant. Dahinter verbirgt sich folgender mechanistischer Hintergrund: Durch die Hitzebehandlung wird die dreidimensionale Molekülstruktur zerstört, die für die Bindung an das IgE-Molekül und die Sofortreaktion wichtig ist. Die für die verzögerte Zellreaktion bedeutenden linearen Peptide sind hiervon jedoch nicht betroffen. Dieses Phänomen ist möglicherweise auch dafür verantwortlich, dass IgE-Antikörperkonzentrationen gegen Pollen-Allergene im Serum auch außerhalb der Pollensaison erhöht bleiben.
Die Hitzebehandlung zerstört die native dreidimensionale Molekülstruktur von PR-10 Proteinen, die für die Bindung an das IgE-Molekül und die Sofortreaktion wichtig ist. Auf die linearen Peptide, die für die verzögerte Zellreaktion von Bedeutung sind, hat sie jedoch keine Auswirkungen.





Diagnostische Überlegungen
Die wichtigste klinische Aufgabe bei Nahrungsmittel-Allergien ist die Identifizierung der Patienten, die ein hohes Risiko für systemische Reaktionen aufweisen. Wie bereits beschrieben, handelt es sich bei der Apfel-Allergie (Rosaceae-Allergie) in Nordeuropa in den meisten Fällen um eine eher milde allergische Reaktion gegen Nahrungsmittel bei Bet v 1-sensibilisierten Patienten, die meist auf den Mund beschränkt ist (OAS). In deutlichem Gegensatz dazu löst die Apfel-Allergie in Südeuropa häufiger eine schwere systemische Reaktion aufgrund von IgE-Antikörpern gegen nsLTP aus. Diese ernste Form der Apfel-Allergie tritt oft ohne eine Sensibilisierung gegen bekannte Pollen- Allergene und ohne klinische Symptome einer Pollen-Allergie auf. Solche Fälle von IgE-Sensibilisierung gegen nsLTP kommen auch in den birkenreichen Gebieten Nordeuropas vor, allerdings werden sie hier aufgrund eines gleichzeitig positiven Tests auf Birkenpollen und durch das Vorhandensein von IgE-Antikörpern gegen Bet v 1 möglicherweise nicht erkannt.
Bei Birkenpollen-sensibilisierten Patienten mit geringer Sensibilisierung gegen Bet v 1 und hoher Sensibilisierung gegen Arten der Familie Rosaceae und/oder Haselnuss sollte eine mögliche Sensibilisierung gegen nsLTP (und/oder Speicherproteine) mit naheliegendem Risiko schwererer klinischer Reaktionen in Betracht gezogen werden. Darüber hinaus zeigen nur ungefähr 50 % der Haselnuss-sensibilisierten Kinder in birkenreichen Gebieten eine klinische Sensitivität gegenüber Haselnuss, während die Kinder mit systemischen Reaktionen oft geringere Konzentrationen von Antikörpern gegen Bet v 1 besitzen und häufig zusätzlich gegen andere Nüsse (Baumnüsse und Erdnüsse) bzw. Erbsen sensibilisiert sind.
Fazit:
-
Die Untersuchung auf die Präsenz von IgE-Antikörpern gegen Bet v 1 und nsLTP bei Patienten mit einer Sensibilisierung oder klinischen Symptomen gegen Rosaceae-Nahrungsmittel- Allergene ist wichtig, um das Risiko für ernste systemische Reaktionen bewerten zu können.
-
Sensibilisierung gegenüber Rosaceae und Haselnuss oder klinische Symptome aufgrund entsprechender Nahrungsmittel-Allergene ohne eine breite Sensibilisierung gegen anderes Obst und Gemüse sind typische Marker für Bet v 1- oder nsLTPSensibilisierung ohne Profilin-Sensibilisierung.
-
Eine hohe Konzentration von IgE-Antikörpern gegen Bet v 1 kann ein Risikofaktor für ernste Reaktionen gegen Haselnuss, Sellerie, Sojabohne und Erdnuss sein, auch wenn diese Nahrungsmittel schon zu einem gewissen Grad verarbeitet sind.
Zusammenfassung PR-10 Proteine (Bet v 1-Homologe)
- Es handelt sich um hitzeunbeständige Proteine, vorwiegend zu finden im Fruchtfleisch.
- Gekochte und verarbeitete Nahrungsmittel werden daher häufig vertragen.
- Sie sind oft mit lokalen Symptomen, wie dem oralen Allergiesyndrom (OAS), assoziiert.
- Sie stehen meist in Zusammenhang mit allergischen Reaktionen auf Obst und Gemüse in Nordeuropa.

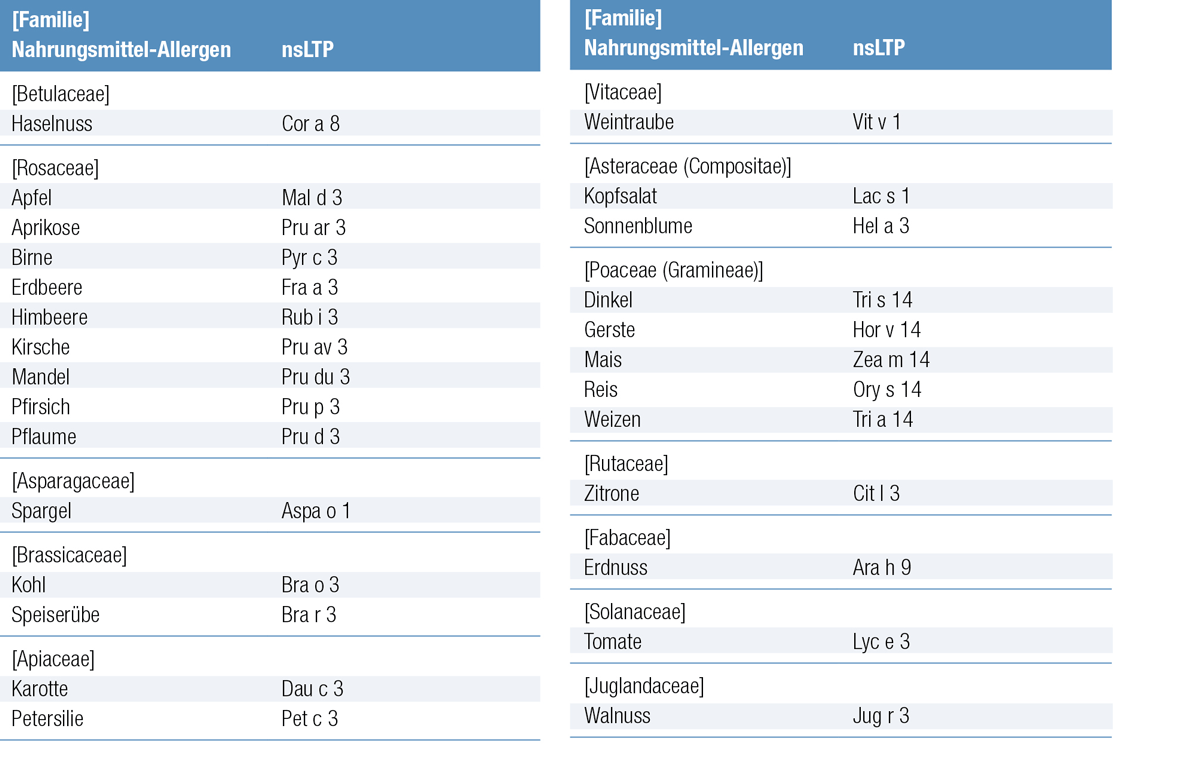
LTP-assoziierte Allergie gegen pflanzliche Nahrungsmittel
Sensibilisierendes Pflanzenallergen
Nicht-spezifische Lipid-Transfer-Proteine (nsLTP) sind sehr stabile kleine Moleküle, die weitverbreitet in Pflanzen vorkommen. Von einer IgE-Sensibilisierung gegen nsLTP mit schweren Reaktionen auf Pfirsich und andere Früchte aus der Rosaceae- Familie, ohne Assoziierung zu einer Pollen-Allergie, wird hauptsächlich bei Patienten aus Südeuropa berichtet. Der Sensibilisierungsweg ist noch nicht vollständig aufgeklärt, es wurde allerdings ein Zusammenhang zu Beifuß und Platane beschrieben. Da nsLTP sehr konzentriert im Flaum von Pfirsichen vorkommen, wird auch von dieser Möglichkeit ausgegangen. Die nsLTP-Sensibilisierung bei Nahrungsmittel-Allergikern in Mittel- und Nordeuropa und den USA ist wenig erforscht, wurde jedoch bereits beschrieben.
Klinische Überlegungen
Hauptsächlich wird die LTP-assoziierte Nahrungsmittel- Allergie gegen Pfirsich, Kirsche und Apfel (Pflanzen der Familie Rosaceae), aber auch gegen Haselnuss (Betulaceae) beschrieben. Schwere klinische Symptome aufgrund von IgE-Antikörpern gegen nsLTP wurden außerdem bei entfernter verwandten Nahrungsmittel-Allergenen wie Mais, Erdnuss, Gerste, Weintraube, Kohl und anderen beobachtet. Bei nsLTP-assoziierter Rosaceae-Allergie ist daher unbedingt die Gefahr schwerer Reaktionen auch gegen nicht verwandte Obst- und Gemüsearten zu berücksichtigen. Andererseits wurde gezeigt, dass nsLTP- Allergiker typische Bet v 1-assoziierte pflanzliche Nahrungsmittel wie Kartoffel und Karotte, aber auch Banane und Melone (Profilin-assoziiert) offenbar vertragen. Das entscheidende Merkmal von nsLTP, das seine klinische Bedeutung erklärt, ist die hohe Resistenz gegenüber Hitze und Proteasen. Das Molekül wird nicht vom Magensaft zersetzt. Es ist daher im Magen- Darm-Trakt immunogen und kann systemische Reaktionen wie Anaphylaxie, Urtikaria/Angioödeme und Asthma auslösen. Die chemische Stabilität von nsLTP, die Bet v 1 und Profilin nicht aufweisen, liefert auch die Begründung dafür, warum betreffende Patienten nach dem Trinken von verarbeitetem Saft oder dem Verzehr gekochter Nahrungsmittel Symptome zeigen. Da sich die Allergenkomponente vorwiegend in der Schale der Frucht befindet, zeigen Patienten weniger Symptome nach dem Verzehr der geschälten Frucht als Patienten mit einer Allergie gegen Bet v 1-Homologe oder Profiline. Die Prävalenz von systemischen Reaktionen bei Apfel-Allergikern in Norditalien liegt Berichten zufolge bei 35 % im Vergleich zu weniger als 10 % der Apfel-Allergiker in den birkenreichen Gebieten Europas. Allerdings liegen noch keine umfassenden Untersuchungen zur Häufigkeit von nsLTP-Sensibilisierungen in Nordeuropa und den USA vor. Bei zwei aktuellen Studien aus Gebieten, in denen Birken endemisch vorkommen, waren IgE-Antikörper gegen nsLTP häufig bei Kindern mit durch Provokationstest bestätigter Apfel-Allergie sowie bei Kindern mit objektiven Symptomen nach Haselnussprovokation nachweisbar. Das Risiko klinischer Symptome steht in Zusammenhang mit der Konzentration von IgE-Antikörpern gegen nsLTP.


Diagnostische Überlegungen
Ein typischer Fall von nsLTP-Allergie ist ein Patient aus Südeuropa mit oft schweren klinischen Symptomen einer Rosaceae-Allergie, jedoch ohne gleichzeitige Pollen-Allergie. Eine ausgeprägte Sensibilisierung gegen Beifuß oder Platane bei gleichzeitig geringer Sensibilisierung gegen Bet v 1 wurde als Risikomarker für eine nsLTP-Sensibilisierung bei Apfel-Allergikern in Norditalien beschrieben. Bei einer spanischen Population war eine Kirschen-Allergie, die auf einer IgE-Sensibilisierung gegen nsLTP basiert, mit Platane und Beifuß, nicht aber mit Parietaria, Glaskraut, assoziiert. Zwischen nsLTP von unterschiedlichen Früchten liegt eine große Homologie vor. Daraus lässt sich ableiten, dass ein einzelnes nsLTP, wie beispielsweise Pru p 3 aus Pfirsich, ein Marker für eine echte Rosaceae-Allergie sein kann.
Zusammenfassung nsLTP(PR-14 Proteine)
- Proteine, die hitze- und verdauungsresistent sind und sich primär in der Schale von Obst und Gemüse befinden.
- Reaktionen erfolgen daher auch auf gekochte oder verarbeitete Nahrungsmittel.
- Neben dem oralen Allergiesyndrom (OAS) häufig mit systemischen und schwereren Reaktionen assoziiert.
- Werden im Allgemeinen mit allergischen Reaktionen gegen Obst und Gemüse in Südeuropa in Verbindung gebracht.
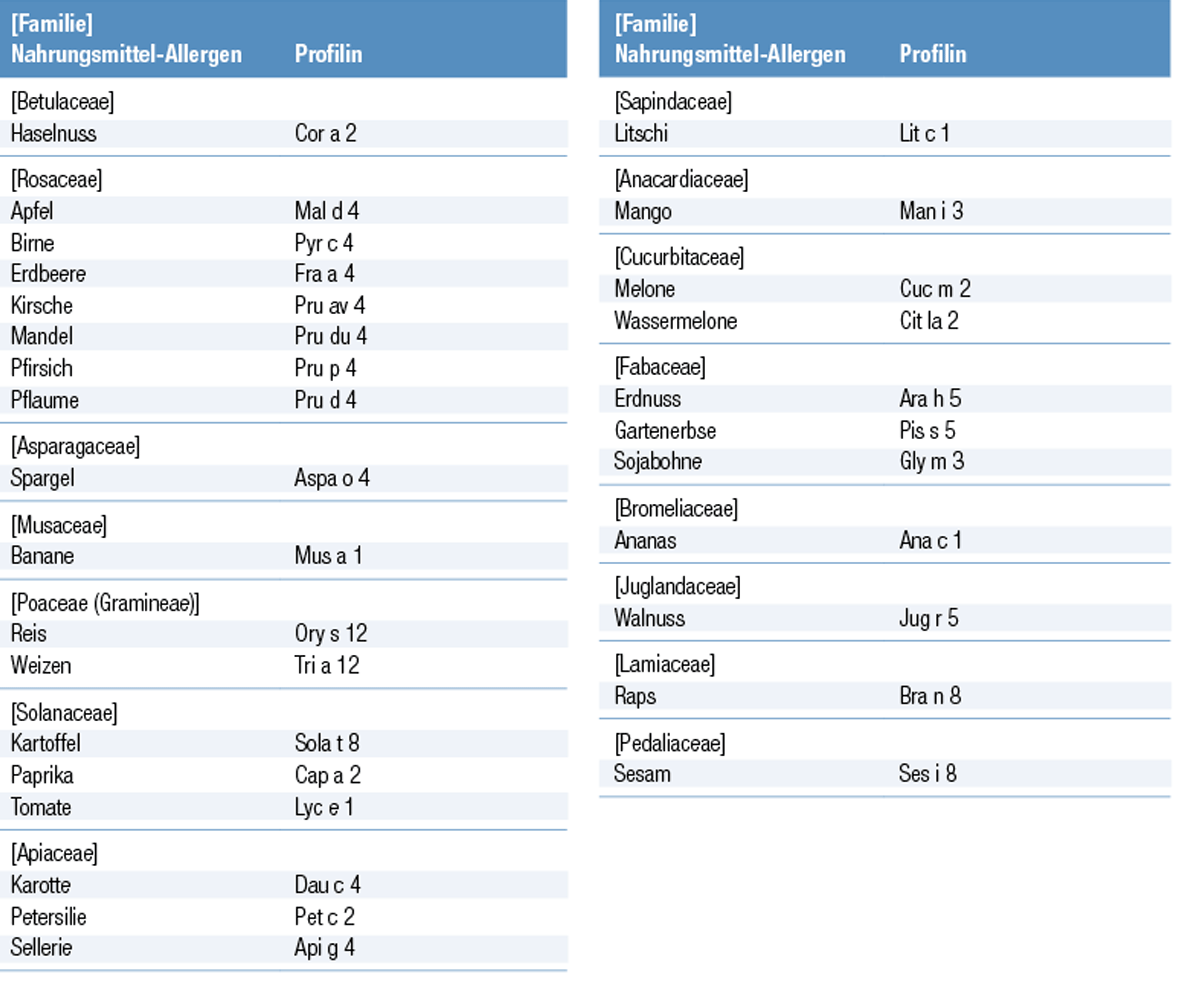
Profilin-assoziierte Allergie
Sensibilisierendes Pflanzenallergen
Profiline sind kleine Proteine im Zytoplasma von eukaryontischen Zellen, die an der Funktion der intrazellulären Fibrillen der Zellen beteiligt sind. Die Pflanzenprofiline der meisten Pollenarten und Nahrungsmittel-Allergene werden als Nebenallergene beschrieben und zeigen selbst unter entfernt verwandten Arten eine große Homologie und Kreuzreaktivität. Die Prävalenz der Profilinsensibilisierung bei Pollen-Allergikern in Mittel- und Südeuropa wird auf 10 bis 35 % geschätzt, in Nordeuropa scheint sie hingegen geringer zu sein. Bei Patientenpopulationen mit Sensibilisierungen gegen mehrere Pollen stieg die Prävalenz auf 55 %, wobei die Gräserpollensensibilisierung dominierte. Dies könnte die geografische Verteilung der Pollenexposition widerspiegeln, da die Birkenpollensensibilisierung in Nordeuropa und die Gräserpollensensibilisierung in Südeuropa überwiegt.
Profiline sind auch wichtige Allergene in Beifuß und Parietaria. Weitere bedeutende Profilinquellen sind Olive, Platane und Zypresse im Mittelmeerraum und Ambrosie in den USA.
Klinische und diagnostische Überlegungen
Aufgrund der großen Homologie und IgE-Antikörper-Kreuzreaktivität unter Profilinen aus pflanzlichen Nahrungsmitteln wird angenommen, dass zum Testen dieser IgE-Sensibilisierung das Profilin von nur einer Pflanzenart ausreicht. Meist werden dabei Profiline von Birke (Bet v 2) und/oder Lieschgras (Phl p 12) verwendet. Diese ausgeprägte Kreuzreaktivität lässt sich nicht nur unter botanisch nicht verwandten Pollen, sondern auch zwischen Pollen und Nahrungsmitteln sowie zwischen Pollen und Latex beobachten.
Die Serumkonzentrationen von IgE-Antikörpern gegen Profiline stehen erwiesenermaßen mit der Anzahl positiver Nahrungsmitteltests, aber auch mit der Ausprägung klinischer Symptome in Zusammenhang. Bei Patienten mit bekannten Reaktionen auf pflanzliche Nahrungsmittel zeigten IgE-Antikörper gegen Profilin die größte Korrelation zu IgE Sensibilisierungen gegen Kartoffel, Karotte, Sellerie, Buchweizen, Paprika und Tomate.
Bei manchen Arten von Nahrungsmittel-Allergien ist die Prävalenz von IgE-Sensibilisierungen gegen Profiline sehr hoch. Beispiele hierfür sind die Tomaten-Allergie mit 44 % Profilinsensibilisierung und die Zitrusfrucht-Allergie mit bis zu 95 %. Durch Zitrusfrüchte, Melone, Banane und/oder Tomate ausgelöste Symptome wurden bereits als klinische Marker für die Profilinsensibilisierung beschrieben.
Profiline sind wie Bet v 1-Homologe empfindlich gegenüber Hitze und Proteasen und lösen daher als klinische Manifestation der Nahrungsmittel-Allergie vor allem das OAS aus. Die heute allgemein anerkannte Meinung geht jedoch dahin, dass die IgE-Sensibilisierung gegen Profilin anscheinend geringere klinische Bedeutung besitzt als die Sensibilisierung gegen Bet v 1 – obwohl die Profilinsensibilisierung in einigen Fällen schwere Reaktionen hervorrufen kann.


Zusammenfassung Profiline
- Es handelt sich um Panallergene, die eine ausgeprägte Homologie und Kreuzreaktivität selbst unter entfernt verwandten Pflanzenarten zeigen.
- Die Sensibilisierung ist selten mit klinischen Symptomen assoziiert, kann bei einer kleinen Minderheit von Patienten allerdings nachweisbare oder sogar schwere Reaktionen auslösen (z. B. auf Zitrusfrüchte, Melone, Banane und/oder Tomate).
- Breite Sensibilisierungsprofile gegen Pflanzen und pflanzliche Nahrungsmittel erklären sich möglicherweise durch Profilin-spezifische IgE-Antikörper.
Speicherprotein-assoziierte Allergie
Sensibilisierendes Pflanzenallergen
Die Familie der Speicherproteine besteht aus einer heterogenen Gruppe von Proteinen, die zwei unterschiedlichen Superfamilien angehören: den Cupinen und den Prolaminen. Sie werden häufig nach ihrer Sedimentationsrate benannt. Danach zählen 7S- und 11S-Globuline zu den Cupinen, die 2S-Albumine hingegen zu den Prolaminen. Speicherproteine sind die dominierenden Allergene in Samen, Obststeinen und Kernen. Die Molekülstrukturen sind komplex und der Zusammenhang mit Allergien ist nicht vollständig geklärt. Die IgE-Sensibilisierung gegen Speicherproteine ist bei Erdnuss/Soja-, Baumnuss-, Samen- und Getreide-Allergie relevant. Die chemische Struktur von Speicherproteinen gilt allgemein als viel stabiler gegenüber Hitze und Proteasen als die von Bet v 1-Homologen und Profilinen.
Es gibt Hinweise darauf, dass das 2S-Albumin das stabilste Molekül der Speicherproteine ist. Aus diesem Grund gilt es klinisch betrachtet als wichtigstes Speicherprotein. Auch Bet v 1-homologe Proteine, Profiline und nsLTP sind in Nüssen vorhanden, allerdings in sehr viel geringeren Konzentrationen.
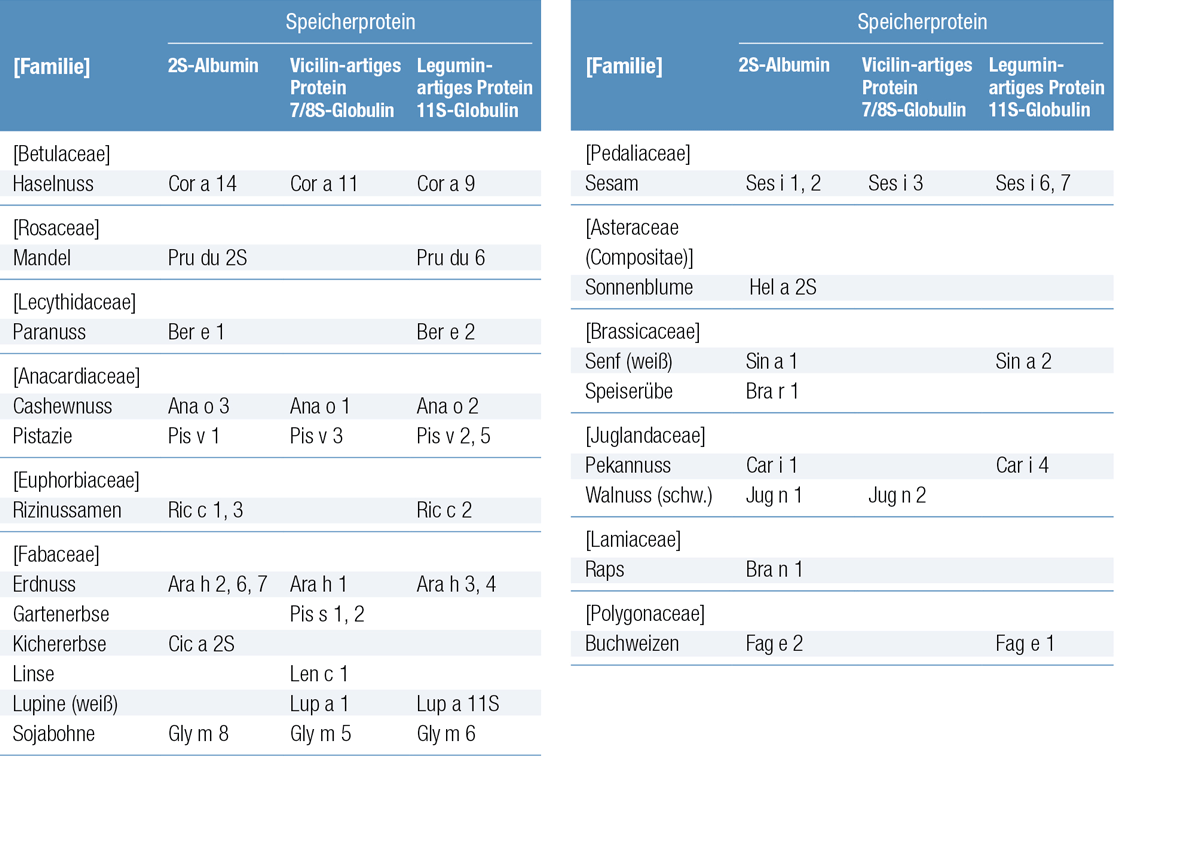
Klinische Überlegungen
Die IgE-Sensibilisierung gegen Speicherproteine in Erdnuss/Soja, Baumnüssen oder Samen gilt als wichtiger Risikomarker für schwere systemische Reaktionen. Allerdings scheinen große geografische Unterschiede zu bestehen. In Südeuropa bildet die IgE-Sensibilisierung gegen nsLTP nachweislich die wichtigste Komponente hinsichtlich systemischer Reaktionen bei Haselnuss-Allergie, während in den USA ein 11S-Globulin als wichtigste Komponente beschrieben wird. LTP ist kein Speicherprotein per se, sondern gehört zur selben Superfamilie(Prolamine) wie die 2S-Albumine. Das 2S-Albumin scheint bei Allergien gegen andere Baumnüsse, Samen und Erdnüsse das dominierende Allergen zu sein.
Die Polysensibilisierung gegen verschiedene Nüsse und Samen kommt häufig vor und stellt ein klinisches Phänomen dar, das nicht außer Acht gelassen werden darf. Die IgE-Sensibilisierung gegen Speicherproteine und die damit verbundene Kreuzreaktivität ist ein komplexes Thema, da häufig eine Sensibilisierung gegen nicht verwandte Nüsse und Samen beobachtet wird, die mit dem Alter zunimmt. Auch zwischen Baumnüssen und Erdnuss lässt sich neuen Erkenntnissen zufolge eine Kreuzreaktivität der IgE-Antikörper beobachten. Bei einer neueren Studie zeigten 66 % der Erdnuss-Allergiker auch eine Sensibilisierung gegen Baumnüsse. Das Risiko klinischer Symptome hängt vom Maß der IgE-Sensibilisierung ab und ist auf dem Gebiet der Erdnuss-Allergie bei Kindern bereits gut dokumentiert. Eine europäische Studie ergab, dass alle Patienten mit erwiesener Erdnuss-Allergie gegen 2S-Albumin (Ara h 2) und einige zusätzlich gegen 7S-Globulin (Ara h 1) und 11S-Globulin (Ara h 3) sensibilisiert waren. Die Patienten mit einer Polysensibilisierung gegen die verschiedenen Speicherproteine zeigten ein schwereres Krankheitsbild und besaßen zudem höhere Serumkonzentrationen von Erdnuss-spezifischen IgE-Antikörpern als jene, die nur gegen die 2S-Albumin-Komponente sensibilisiert waren.
Der immunologische und biologische Hintergrund für die Sensibilisierung gegen Speicherproteine konnte noch nicht vollständig geklärt werden. Es besteht kein offensichtlicher Zusammenhang zwischen der Sensibilisierung gegen Pollen und der Sensibilisierung gegen Speicherproteine. Bei Patienten mit Pollensensibilisierung kann ein positiver Erdnusstest durch IgE-Antikörper gegen Profilin, Bet v 1 oder CCD verursacht werden – die klinische Aussagekraft ist hierbei jedoch in den meisten Fällen von geringer Bedeutung.



Diagnostische Überlegungen
Die Kreuzreaktivität zwischen Erdnuss, Baumnüssen und Samen kommt häufig vor, selbst wenn die Arten botanisch nicht verwandt sind. Bei einem vorliegenden Risiko schwerer systemischer Reaktionen empfiehlt sich aus diesem Grund meist das Testen von IgE-Antikörpern auf verschiedene Nüsse. Hohe Konzentrationen von IgE-Antikörpern gegen Erdnuss entsprechen erwiesenermaßen einem hohen positiven Vorhersagewert für klinisch relevante Erdnuss-Allergie bei Kindern. In solchen Fällen werden Provokationstests mit ihren klinischen Risiken vermieden.
Die wichtige klinische Aufgabe besteht darin, Patienten mit einem erhöhten Risiko systemischer Reaktionen zu identifizieren. Wenn bei einem Patienten ohne Sensibilisierung gegen Pfirsich und/oder andere Nahrungsmittel der Familie Rosaceae (außer Mandel) in der Vergangenheit bereits eine Anaphylaxie nach dem Verzehr von Erdnüssen, Sesam, Sonnenblumenkernen, Senf oder Baumnüssen auftrat, lässt dies auf eine Hypersensibilität gegenüber Speicherproteinen schließen. Tests, die auf nsLTP und verschiedenen Speicherproteinen basieren, sind unerlässlich, um mögliche auslösende Nahrungsmittel zu identifizieren und bestmögliche Behandlungs- oder Vermeidungsempfehlungen zu geben. Bei der Erdnuss-Allergie weisen IgE-Antikörper gegen 2S-Albumine (Ara h 2) anscheinend eine sehr hohe Sensitivität und Speziftät für das Identifizieren einer klinisch relevanten Erdnuss-Sensibilisierung auf.
Zusammenfassung Speicherproteine
- Hitze- und verdauungsresistente Proteine, die primär in Samen/Nüssen/Kernen vorkommen.
- Reaktionen erfolgen auch auf gekochte oder verarbeitete Nahrungsmittel
- Die Sensibilisierung gilt als wichtiger Risikomarker für schwere systemische Reaktionen.
- Eine Kreuzreaktivität zwischen nicht verwandten Nüssen und Samen wird häufig beobachtet und scheint mit dem Alter zuzunehmen.

CCD-assoziierte Allergie
Sensibilisierendes Pflanzenallergen
Glykoproteine in Pflanzen und wirbellosen Tieren tragen Glykane mit Kohlenhydrat-Determinanten, die bei Säugetieren nicht vorhanden sind. Da diese Determinanten im Menschen als fremde Epitope wirken, sind sie hoch immunogen und führen zur Bildung von Antikörpern wie beispielsweise IgE. Glykoproteine können zwei Grundtypen von Glykanen tragen: N-gebundene und O-gebundene. Die beiden Kohlenhydrat-Determinanten, die im Zusammenhang mit allergischen Reaktionen beim Menschen am besten untersucht sind, basieren auf einer Fucose oder einer Xylose, die an N-gebundene Glykane gebunden ist. Diese Bindung kommt bei Säugetieren nicht vor. Das weitverbreitete Vorkommen von Fucose und Xylose auf N-gebundenen Glykanen von Pflanzen, aber auch (in geringerem Maß) von Invertebraten erklärt die ausgeprägte Kreuzreaktivität, die von Kohlenhydratspezifischen IgE-Antikörpern berichtet wird. Diese Kohlenhydrat-Determinanten werden als „kreuzreaktive Kohlenhydrat-Determinanten“ (oder engl.: „Cross-reactive Carbohydrate Determinants“ bzw.„CCDs“) und die entsprechenden IgE-Antikörper als „CCD-IgE-Antikörper“ bezeichnet.
Ungefähr 20 % der Patienten mit einer Pollen-Allergie besitzen IgE-Antikörper gegen Pollen-Allergene mit einem Molekulargewicht von mehr als 30 kDa. Ein großer Teil ihrer IgE-Bindung ist dabei von Kohlenhydrat-Determinanten abhängig.
Klinische Überlegungen
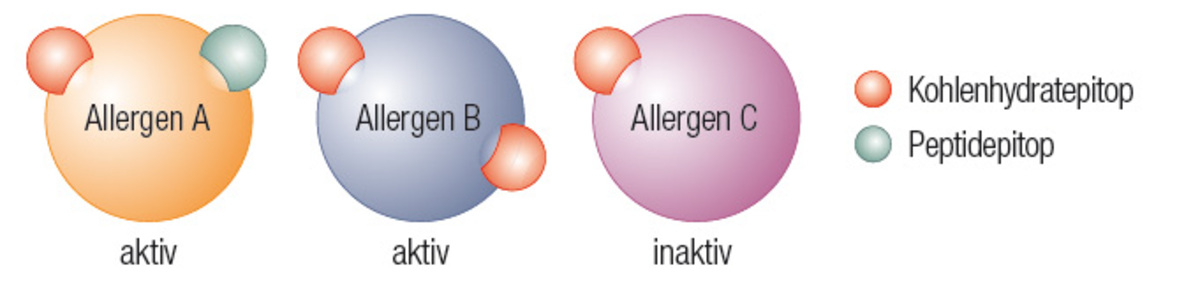
Über die klinische Relevanz dieser CCD-spezifischen IgE-Antikörper wird sehr viel diskutiert. Experten auf der einen Seite sprechen diesen Antikörpern jegliche klinische Aussagekraft ab, während andere meinen, dass sie anaphylaktischen Reaktionen auslösen können. Ein wichtiger Faktor für die klinische Bedeutung von IgE-Antikörpern gegen CCD ist die Frage, ob die Allergenkomponenten in Bezug auf die Kohlenhydrat-Determinante monovalent oder multivalent sind. Monovalente Allergenkomponenten, wie z. B. das Erdnuss-Hauptallergen (Ara h 1), können keine Quervernetzung mit an Mastzellen gebundenen IgE-Antikörpern gegen CCD eingehen und sind daher nicht in der Lage, eine Histaminausschüttung oder klinische Symptome zu induzieren. Wenn allerdings auch eine IgE-Antwort auf andere Proteindeterminanten der CCD-monovalenten Komponente vorliegt, ist eine Quervernetzung möglich, die eine Histaminausschüttung bewirken kann.
Aus diesem Grund ist es bei der Bewertung der klinischen Bedeutung von CCD-IgE-Antikörpern wichtig, das sensibilisierende Allergen und damit das Risiko von gleichzeitig vorhandenem IgE gegen Proteinepitope zu identifizieren. Untersuchungen haben ergeben, dass Patienten, die gegen Gräserpollen sensibilisiert sind, IgE-Antikörper gegen CCD entwickeln, welche auch an CCD-monovalente Erdnuss-Allergene binden, dabei aber keine klinischen Symptome auslösen. In Proteinen mit mehreren CCD-Epitopen sind IgE-Antikörper gegen CCD jedoch klinisch relevant, wie sich bei Untersuchungen zu Tomaten- und Sellerie- Allergie herausgestellt hat. Zusammenfassend bleibt festzuhalten, dass CCDs eine geringere klinische Aussagekraft besitzen als,zahlreiche andere Allergenkomponenten. Über diese Erkenntnis sind sich die meisten Forscher einig, auch wenn die klinische Bedeutung von IgE-Antikörpern gegen CCD in einigen Fällen belegt werden konnte.


Diagnostische Überlegungen
Da diese CCD-Epitope in Pflanzen und wirbellosen Tieren weitverbreitet sind, führen die entsprechenden IgE-Antikörper zu positiven Ergebnissen bei In-vitro-Tests auf zahlreiche unterschiedliche und nicht verwandte Pflanzen-Allergene und Latex, aber auch bei Tests auf Allergene von wirbellosen Tieren wie Biene/Wespe, Küchenschabe, Milbe und Schalentiere (Kreuzreaktivität). Wenn bei Allergietests sehr breit gefächerte Allergenprofile ermittelt werden, können Antikörper gegen CCD oder Profilin die Ursache sein. Deshalb ist die Untersuchung auf CCD-Antikörper wichtig. Dies kann routinemäßig anhand von IgE-Antikörpertests mit Bromelain oder Meerrettich-Peroxidase, aber auch unter Verwendung eines spezifischen Tests auf MUXF3, eine häufige Glykanstruktur in Pflanzen, erfolgen. Ein positiver In-vitro-Test und ein negativer Prick-Test auf dasselbe pflanzliche Nahrungsmittel-Allergen können darauf hinweisen, dass nicht quervernetzende CCD spezifische IgE-Antikörper gegen dieses Allergen vorhanden sind. Dies schließt jedoch eine Quervernetzung mit anderen Allergenen mit multivalenten CCD-Epitopen oder das gleichzeitige Vorhandensein von IgE-Antikörpern gegen Peptidepitope nicht aus.
Zusammenfassung CCDs
- CCD-Epitope sind in Pflanzen und Invertebraten weitverbreitet.
- Die Sensibilisierung ist selten mit klinischen Symptomen verbunden, kann bei einer kleinen Minderheit von Patienten jedoch nachweisbare oder sogar schwere Reaktionen verursachen (belegt für Sellerie, Tomate und Zucchini).
- Breite Allergensensibilisierungsprofile sind möglicherweise durch CCD-spezifische IgE-Antikörper erklärbar.
